Pracownia Badań w Medycynie Narządowej
Katedra i Klinika Chirurgii Onkologicznej, Transplantacyjnej i Ogólnej
Wydział Lekarski
O NAS
W ramach programu „Inicjatywa Doskonałości – Uczelnia Badawcza” w Gdańskim Uniwersytecie Medycznym działalność rozpoczyna nowe core facility – Pracownia Badań w Medycynie Narządowej.
NASZ POTENCJAŁ
- zamrażarka: do -80st
- zapas azotu ciekłego + kanki Dewara
- wirówki 2 sztuki Hettich EBA 200 oraz starszy model (do 6000 RPM)
- ultrasonografy – 3 sztuki, dwa pełnowymiarowe ultrasonografy wysokiej jakości i jedno urządzenie typu POCUS (point-of-care)
- kolumny laparoskopowe, w tym z obrazowaniem ICG
- kamera do obrazowania ICG (do chirurgii otwartej)
- laser doppler
- gamma kamera
- neuromonitoring
ZAKRES USŁUG
Core Facility Organ specific medicine laboratory / Pracownia badań w medycynie narządowej umożliwia dostęp do ekspertyzy klinicznej i ułatwia dostęp do pacjentów, w tym tkanek i danych klinicznych, współpracownikom z GUMed, FarU i kooperantom zewnętrznym.
Zakres prowadzonych czynności:
- rekrutacja pacjentów z poszczególnych obszarów klinicznych do badań podstawowych i badań klinicznych
- projektowanie/doradztwo w zakresie projektowania badań naukowych z udziałem pacjentów dla współpracowników z GUMed oraz współpracowników zewnętrznych
- prowadzenie niekomercyjnych i komercyjnych badań klinicznych
- pobieranie, katalogowanie i mrożenie próbek tkankowych od pacjentów
- pobieranie, katalogowanie i przekazywanie do laboratorium próbek krwi pacjentów
- zbieranie informacji klinicznych dotyczących pacjentów
- analiza danych klinicznych pacjentów do badań naukowych
- interpretacja kontekstu klinicznego wyników badań naukowych
Powyższe możliwości Core Facility umożliwiają translacyjne podejście do nauki i usprawnią współpracę pomiędzy jednostkami GUMed oraz jednostkami zewnętrznymi. Core Facility zapewnia dostęp nie tylko do materiału biologicznego pacjentów oraz danych klinicznych, ale przede wszystkim do ekspertów, którzy wspierają planowanie badania oraz interpretację wyników w kontekście klinicznym.
Obszary kliniczne Core Facility
Obszary kliniczne odzwierciedlone są strukturą organizacyjną Kliniki Chirurgii Onkologicznej, Transplantacyjnej i Ogólnej, która funkcjonuje w UCK (Ryc. 1).
Prowadzona działalność kliniczna obejmuje:
- pacjentów z ostrymi schorzeniami brzusznymi (ok. 100-200 rocznie)
- pacjentów z przepuklinami (ok. 50 rocznie)
- pacjentów z niewydolnością wątroby o różnej etiologii (toksycznej, autoimmunologicznej, pozapalnej) poddawanych kwalifikacji i transplantacji wątroby (ok. 50 rocznie)
- pacjentów z niewydolnością nerek poddawanych transplantacji nerek (ok. 100 rocznie)
- pacjentów z łagodnymi i złośliwymi chorobami dróg żółciowych, pęcherzyka żółciowego i wątroby poddawanych operacjom (ok 50-100 rocznie) oraz leczeniu lokoregionalnemu (ok 250 rocznie)
- pacjentów z łagodnymi i złośliwymi chorobami trzustki poddawanych zabiegom resekcyjnym (ok. 50 rocznie)
- pacjentów z otyłością chorobliwą poddawanych zabiegom bariatrycznym (ok. 200 rocznie)
- pacjentów z rakami górnego odcinka przewodu pokarmowego (przełyku i żołądka) poddawanych zabiegom resekcyjnym (ok. 30 rocznie)
- pacjentów z nieresekcyjnymi guzami górnego odcinka przewodu pokarmowego poddawanych parenteralnemu i enteralnemu żywieniu (ok. 50 rocznie)
- pacjentów z rakiem jelita grubego poddawanych zabiegom resekcyjnym (ok. 200 rocznie)
- pacjentów z chorobami proktologicznymi poddawanych leczeniu miejscowemu (ok. 1000 rocznie)
- pacjentów ze złośliwymi i łagodnymi chorobami tarczycy poddawanych zabiegom resekcyjnym (ok. 250 rocznie)
- pacjentów ze złośliwymi i łagodnymi chorobami nadnerczy poddawanych zabiegom resekcyjnym (ok. 50 rocznie)
- pacjentów ze złośliwymi chorobami sutka poddawanych zabiegom resekcyjnym (ok. 400 rocznie)
- pacjentów ze złośliwymi chorobami tkanek miękkich (czerniaki i mięsaki) poddawanych zabiegom resekcyjnym (ok. 50 rocznie)
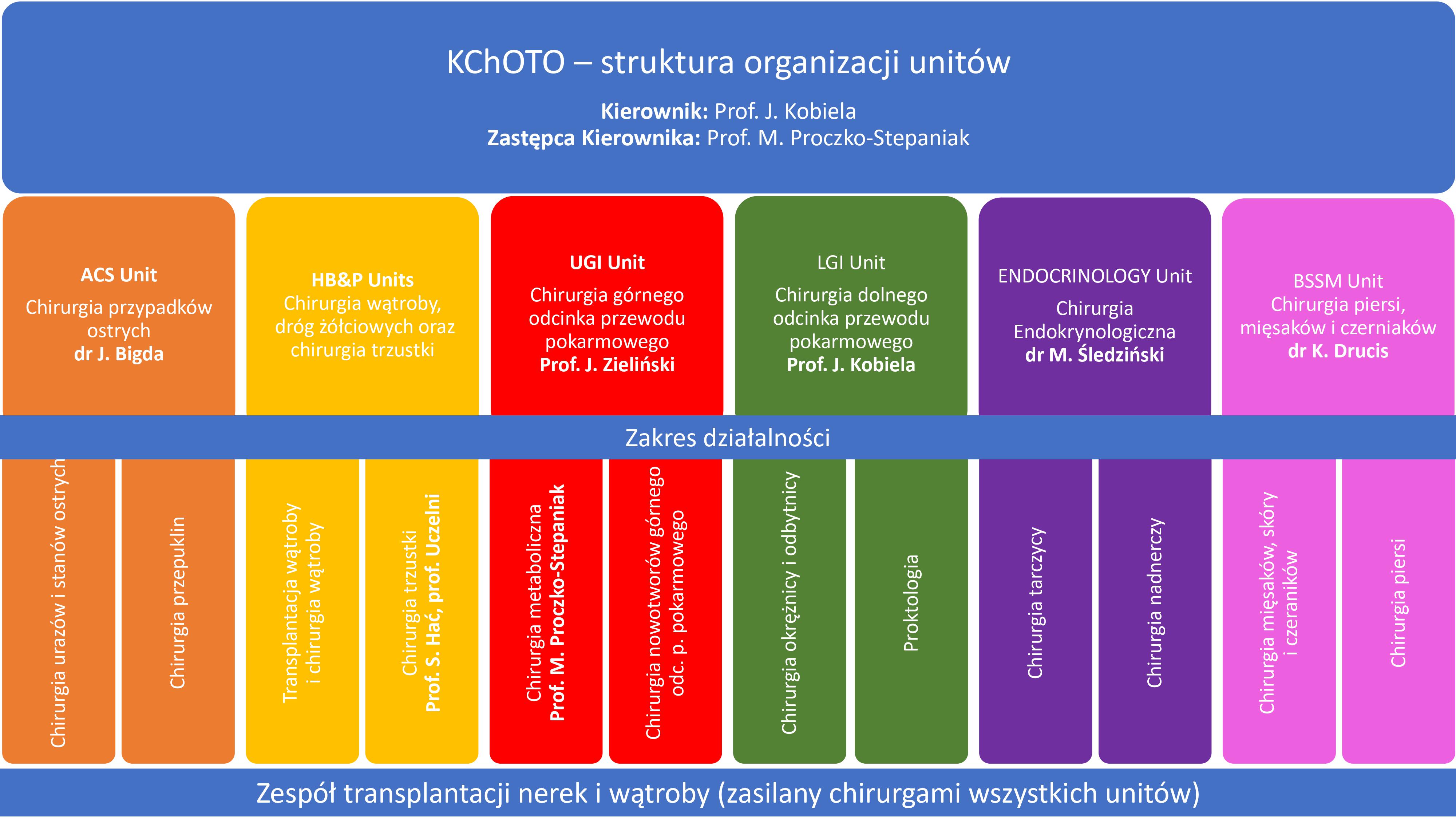 Ryc. 1
Ryc. 1
ZESPÓŁ BADAWCZY
Core facility dysponuje szeregiem ekspertów z bogatymi doświadczeniem klinicznym i naukowym:
- prof. Jarosław Kobiela – ekspert w zakresie chirurgii kolorektalnej i raka jelita grubego
- prof. dr hab. Michał Kamiński – ekspert w zakresie chorób wewnętrznych, gastroenterologii i onkologii klinicznej
- dr Nastazja Pilonis – ekspert w zakresie gastroenterologii i badań przesiewowych
- dr Justyna Bigda – ekspert w zakresie chirurgii przepuklin i chirurgii przypadków ostrych oraz transplantacji nerek
- prof. Stanisław Hać – ekspert w zakresie chirurgii trzustki
- dr Justyna Kostro – ekspert w zakresie transplantacji nerek oraz dostępów do leczenia nerkozastępczego
- prof. Jacek Zieliński – ekspert w zakresie nowotworów górnego odcinka przewodu pokarmowego
- prof. Monika Proczko-Stepaniak – ekspert w zakresie chirurgicznego leczenia otyłości chorobliwej – chirurgii bariatrycznej
- dr Maciej Śledziński – ekspert w zakresie chirurgii endokrynologicznej
- dr Andrzej Hellmann – ekspert w zakresie chirurgii endokrynologicznej
- dr Kamil Drucis – ekspert w zakresie chirurgii piersi, czerniaków i mięsaków
- dr Małgorzata Nowosad – ekspert w zakresie chirurgii wątroby oraz transplantacji wątroby
- dr hab. Piotr Domagała – ekspert w zakresie transplantacji nerek i wątroby
- dr hab. Wojciech Polak – ekspert w zakresie chirurgii ogólnej, transplantologii klinicznej i chirurgii naczyniowej
- dr Piotr Spychalski – ekspert w zakresie metodologii badań naukowych w naukach klinicznych
- dr Magda Rybicka-Misiejko – ekspert w zakresie diagnostyki genetycznej nowotworów z użyciem nowoczesnych metod biologii molekularnej
- mgr Małgorzata Bagnucka – koordynator naukowo-techniczny
- mgr Michał Bystram – koordynator naukowo-techniczny
- pielęgniarki z doświadczeniem w uczestnictwie w komercyjnych i niekomercyjnych badaniach klinicznych
PUBLIKACJE
Na podstawie wyników badań uzyskanych dzięki wykorzystaniu wiedzy, doświadczenia naukowców z Pracowni oraz posiadanej aparaturze powstało wiele publikacji, m.in.
1. Spychalski, P. et al. Adenoma to Colorectal Cancer Estimated Transition Rates Stratified by BMI Categories-A Cross-Sectional Analysis of Asymptomatic Individuals from Screening Colonoscopy Program. Cancers (Basel) 14, (2021).
2. Girnyi, S., Ekman, M., Marano, L., Roviello, F. & Połom, K. Complete Mesogastric Excisions Involving Anatomically Based Concepts and Embryological-Based Surgeries: Current Knowledge and Future Challenges. Curr Oncol 28, 4929-4937 (2021).
3. Czaja-Stolc, S. et al. Adherence to Caloric and Protein Recommendations in Older Hemodialysis Patients: A Multicenter Study. Nutrients 14, (2022).
4. Wilczyński Maciej Jakub. Analiza klinicznych i metabolicznych efektów One Anastomosis Gastric Bypass: praca doktorska. (Gdański Uniwersytet Medyczny, 2022).
5. Łabul, M. et al. Analysis of the Factors Contributing to Bariatric Success After Laparoscopic Redo Bariatric Procedures: Results from Multicenter Polish Revision Obesity Surgery Study (PROSS). Obes Surg 32, 3879-3890 (2022).
6. Hellmann, A. R., Szymański, M., Śledziński, M., Biernat, W. & Preis-Hellmann, A. ‘Ancient’ Schwannoma of the adrenal gland pretending to be melanoma metastasis. Pol Arch Intern Med 132, 16260 (2022).
7. Reczkowicz, J. et al. Bariatric Surgery Induced Changes in Blood Cholesterol Are Modulated by Vitamin D Status. Nutrients 14, (2022).
8. Kozak Oliwia, Hać Stanisław, Pieńkowska Joanna, & Studniarek Michał. Benefitial role of electrochemotherapy in locally advanced pancreatic cancer radiological perspective. Pol. J. Radiol. 87, e30-e42 (2022).
9. Hliwa, A. et al. Changes in the Serum Fatty Acid Profile After Anhepatic Phase of Orthotopic Liver Transplantation Procedure. Front Physiol 13, 817987 (2022).
10. Kraszewski Jakub, Stefaniak Tomasz, Kobiela Jarosław, & Spychalski Piotr. Chirurgia onkonarządowa – przyszłość chirurgii onkologicznej. Gazeta GUMed 50-52 (2022).
11. Wilczyński, M. et al. Comparison of the Long-term Outcomes of RYGB and OAGB as Conversion Procedures After Failed LSG – a Case-Control Study. J Gastrointest Surg 26, 2255-2265 (2022).
12. Filipowicz, N. et al. Comprehensive cancer-oriented biobanking resource of human samples for studies of post-zygotic genetic variation involved in cancer predisposition. PLoS One 17, e0266111 (2022).
13. Potrykus, M., Czaja-Stolc, S., Małgorzewicz, S., Proczko-Stepaniak, M. & Dębska-Ślizień, A. Diet Management of Patients with Chronic Kidney Disease in Bariatric Surgery. Nutrients 15, (2022).
14. Hellmann Andrzej, Śledziński Maciej, Cytawa Wojciech, & Wiśniewski Piotr. Does Hashimoto’s affect the course of papillary thyroid cancer? Based on patients group with high incidence of HT in PTC. vol. 73, supl. A, s. 7 (2022).
15. Łącka Monika & Hać Stanisław. Duodenal diverticulum perforation mimicking acute cholecystitis – case reports and a literature review. Eur. J. Transl. Clin. Med 64-70 (2022).
16. Szymański, M. et al. Evaluation of esophageal pathology in a group of patients 2 years after one-anastomosis gastric bypass (OAGB) – Cohort study. Obes Res Clin Pract 16, 82-86 (2022).
17. Proczko, M. et al. Evolution of the body image perception of people with obesity on the pathway from bariatric surgery to body contouring lift surgery. J Plast Reconstr Aesthet Surg 75, 860-869 (2022).
18. Sass, P. et al. Examination of epigenetic inhibitor zebularine in treatment of skin wounds in healthy and diabetic mice. J Tissue Eng Regen Med 16, 1238–1248 (2022).
19. Cwalinski, T. et al. Fluorescence Imaging Using Methylene Blue Sentinel Lymph Node Biopsy in Melanoma. Surg Innov 29, 503-510 (2022).
20. Patel, A., Spychalski, P. & Kobiela, J. For and Against Routine Removal of Peripheral Intravenous Catheters. JAMA Intern Med 182, 457 (2022).
21. Szymański, M., Hellmann, A., Jelitto, M., Kaska, Ł. & Proczko-Stepaniak, M. Gastrointestinal tract necrosis caused by severe foodborne botulism. Pol Arch Intern Med 132, 16251 (2022).
22. Singhal, R. et al. Handling of the Covid-19 Pandemic and Its Effects on Bariatric Surgical Practice: Analysis of GENEVA Study Database. Obes Surg 32, 3908–3921 (2022).
23. Gołębiewska Martyna, Piątek Olga, Kuziemski Krzysztof, & Stefaniak Tomasz. Impact of persistent coronavirus infection on the treatment of an immunocompromised oncological patient. Palliat. Med. Pract 16, 183-186 (2022).
24. Potrykus Marta, Szymański Michał, Kaska Łukasz, & Janczy Agata. Intestinal barrier disorders and metabolic endotoxemia in obesity: current knowledge. Post. Hig. Med. Dośw. 76, 71–80 (2022).
25. Przybył, A. et al. Kidney Re-Transplantation after Simultaneous Heart and Kidney Transplant: Case Study and Literature Review. Transplantology 3, 124-129 (2022).
26. Rudziński, M. et al. Kidney stones are common in patients with short-bowel syndrome receiving long-term parenteral nutrition: A predictive model for urolithiasis. JPEN J Parenter Enteral Nutr 46, 671-677 (2022).
27. Kostro, J. Z. et al. Kidney Transplantation in Patients After Bariatric Surgery: High-Volume Bariatric and Transplant Center Experience. Transplant Proc 54, 955-959 (2022).
28. Śledziński Maciej et al. Lobectomy for the treatment of thyroid cancer – outcomes of implementation of the 2018 Polish consensus in a single center. (2022).
29. Wójtowicz Katarzyna. Moja przygoda z pielęgniarstwem onkologicznym. Gazeta GUMed 42-43 (2022).
30. Ekman, M. et al. Near-Infrared Fluorescence Image-Guided Surgery in Esophageal and Gastric Cancer Operations. Surg Innov 29, 540–549 (2022).
31. Stefaniak Tomasz & Tybińkowska Anna. Nowoczesny ordynator: wybitny klinicysta czy Q-menedżer? Menedż. Zdr. 40-42 (2022).
32. Zalewska, E. et al. Oncogenic osteomalacia – detection of the tumour site upon physical examination. Endokrynol Pol 73, 792-793 (2022).
33. Liakh, I. et al. One-anastomosis gastric bypass modulates the serum levels of pro- and anti-inflammatory oxylipins, which may contribute to the resolution of inflammation. Int J Obes (Lond) 46, 408-416 (2022).
34. Dobrzycka, M., Bzoma, B., Bieniaszewski, K., Dębska-Ślizień, A. & Kobiela, J. Pretransplant BMI Significantly Affects Perioperative Course and Graft Survival after Kidney Transplantation: A Retrospective Analysis. J Clin Med 11, (2022).
35. Czaja-Stolc, S., Potrykus, M., Stankiewicz, M., Kaska, Ł. & Małgorzewicz, S. Pro-Inflammatory Profile of Adipokines in Obesity Contributes to Pathogenesis, Nutritional Disorders, and Cardiovascular Risk in Chronic Kidney Disease. Nutrients 14, (2022).
36. Szymański Michał. Rola badań dodatkowych ze szczególnym uwzględnieniem endoskopii w ocenie ryzyka i leczeniu powikłań w grupie pacjentów operowanych z powodu otyłości chorobliwej: praca doktorska. (Gdański Uniwersytet Medyczny, 2022).
37. Liakh, I., Proczko-Stepaniak, M., Sledzinski, M. & Mika, A. Serum free fatty acid levels and insulin resistance in patients undergoing one-anastomosis gastric bypass. Wideochir Inne Tech Maloinwazyjne 17, 194-198 (2022).
38. Patel, A., Spychalski, P. & Kobiela, J. Short-course radiotherapy and consolidation chemotherapy: in search of a balanced protocol. Br J Surg 109, e50-e51 (2022).
39. Stefaniak Tomasz & Tybińkowska Anna. Spotkanie BQMM: co to i po co? Menedż. Zdr. 73-77 (2022).
40. Peplinska-Miaskowska, J., Wichowicz, H., Smoleński, R., Jablonska, P. & Kaska, L. The comparison of nucleotide metabolites and amino acids patterns in patients with eating disorders, with and without symptoms of depression. Nucleosides Nucleotides Nucleic Acids 41, 333-341 (2022).
41. Śledziński, M., Hliwa, A., Gołębiewska, J. & Mika, A. The Impact of Kidney Transplantation on the Serum Fatty Acid Profile in Patients with End-Stage Kidney Disease. Nutrients 14, (2022).
42. Mizera, M. et al. The impact of severe postoperative complications on outcomes of bariatric surgery-multicenter case-matched study. Surg Obes Relat Dis 18, 53-60 (2022).
43. Mika, A. et al. The impact of the interplay of the intestinal microbiome and diet on the metabolomic and health outcomes of bariatric surgery. Obes Rev 23, e13455 (2022).
44. Wiśniewski Piotr, Hellmann Andrzej, Jendrzejewski Jaroslaw, Cytawa Wojciech, & Kowalski Jacek. The risk of malignancy in Bethesda IV thyroid nodules in Poland is low – time to slow down the rush to surgery. in (2022).
45. Meyer-Szary, J. et al. The Role of 3D Printing in Planning Complex Medical Procedures and Training of Medical Professionals-Cross-Sectional Multispecialty Review. Int J Environ Res Public Health 19, (2022).
46. Pęksa, R. et al. Tumor Budding Is an Independent Prognostic Factor in Pancreatic Adenocarcinoma and It Positively Correlates with PD-L1 Expression on Tumor Cells. Biomedicines 10, (2022).
47. Antoszewska Magdalena, Spychalski Piotr, & Barańska-Rybak Wioletta. Zastosowanie pomiaru bioimpedancji w procesie gojenia się owrzodzenia u pacjenta z cukrzycą typu 1. in vol. t. 8, nr 4 159 (2022).
48. Rostkowska O, Olejniczak-Kęder A, Spychalski P, Szaryńska M, Kobiela J. Triiodothyronine lowers the potential of colorectal cancer stem cells in vitro. Oncol Rep. 2023;49(1):21. doi:10.3892/or.2022.8458
49. Terech-Skóra, S., Kasprzyk-Mazur, J., Leyk-Kolańczak, M., et al. Assessment of Oral Health in Long-Term Enteral and Parenteral Nutrition Patients: Significant Aspects of Nursing Care. International Journal of Environmental Research and Public Health 20(4), 3381 (2023).
50. Marano, L., Verre, L., Carbone, L., et al. Current Trends in Volume and Surgical Outcomes in Gastric Cancer. Journal of Clinical Medicine 12(7), 2708 (2023).
51. Sobocki, J., Pędziwiatr, M., Bigda, J., et al. The Association of Polish Surgeons (APS) Clinical Guidelines for the Use of Laparoscopy in the Management of Abdominal Emergencies. Part II. Wideochir Inne Tech Maloinwazyjne 18(3), 379-400 (2023).
52. Sutton, P. A., van Dam, M. A., Cahill, R. A., et al. Fluorescence-Guided Surgery: Comprehensive Review. BJS Open 7(3) (2023).
53. Kobiela, A., Hovhannisyan, L., Jurkowska, P., et al. Excess Filaggrin in Keratinocytes Is Removed by Extracellular Vesicles to Prevent Premature Death and This Mechanism Can Be Hijacked by Staphylococcus aureus in a TLR2-Dependent Fashion. Journal of Extracellular Vesicles 12(6) (2023).
54. Barker, S., Patel, A., Satyadas, T. Comment on: Quality of Life After Open Versus Laparoscopic Distal Pancreatectomy: Long-Term Results from a Randomized Clinical Trial. BJS Open 7(4) (2023).
55. Janicki, L., Patel, A., Jendrzejewski, J., & Hellmann, A. Prevalence and Impact of BRAF Mutation in Patients with Concomitant Papillary Thyroid Carcinoma and Hashimoto’s Thyroiditis: A Systematic Review with Meta-Analysis. Frontiers in Endocrinology (Lausanne) 14, 1273498 (2023).
56. Deptuła, M., Sawicka, J., Sass, P., et al. Development and Evaluation of RADA-PDGF2 Self-Assembling Peptide Hydrogel for Enhanced Skin Wound Healing. Frontiers in Pharmacology 14, 1293647 (2023).
57. Pilonis, N. Positive Fecal Immunochemical Test but Negative Colonoscopy: What’s Next? Endoscopy 55(12), 1070-1071 (2023).
58. Pakiet, A., Łukaszewicz, P., Proczko-Stepaniak, M., et al. Changes in Serum Oxylipin Profile After One Anastomosis Gastric Bypass. Polish Archives of Internal Medicine 133(12), 16610 (2023).
59. Czumaj, A., Kobiela, J., Mika, A., et al. The Effect of Silencing Fatty Acid Elongase 4 and 6 Genes on the Proliferation and Migration of Colorectal Cancer Cells. International Journal of Molecular Sciences 24(24), 17615 (2023).
60. De Felice, F., Cattaneo, C. G., Poto, G. E., et al. Mapping the Landscape of Immunonutrition and Cancer Research: A Comprehensive Bibliometric Analysis on Behalf of NutriOnc Research Group. International Journal of Surgery 110(1), 395-405 (2024).
61. Łabul, M., Wysocki, M., Małczak, P., et al. The Outcomes of Re-Redo Bariatric Surgery—Results from Multicenter Polish Revision Obesity Surgery Study (PROSS). Scientific Reports 14(1), 2699 (2024).
62. Budka, J., Dębowski, D., Mai, S., et al. Design, Synthesis, and Antitumor Evaluation of an Opioid Growth Factor Bioconjugate Targeting Pancreatic Ductal Adenocarcinoma. Pharmaceutics 16(2), 283 (2024).
63. Dowgiałło-Gornowicz, N., Lech, P., Katkowski, B., et al. Risk Factors for Bariatric Surgery in Patients Over 65 Years of Age—A Multicenter Retrospective Cohort Study. Langenbeck’s Archives of Surgery 409(1), 115 (2024).
64. Wójcik, M., Juhas, U., Mohammadi, E., et al. Loss of Y in Regulatory T Lymphocytes in the Tumor Microenvironment of Primary Colorectal Cancers and Liver Metastases. Scientific Reports 14(1), 9458 (2024).
65. Patel, A., Tan, J., Lambert, J., et al. Perioperative Outcomes of Utilizing Infrahepatic Inferior Vena Cava Clamping and Pringle Maneuver During Hepatectomy: A Meta-Analysis. Langenbeck’s Archives of Surgery 409(1), 160 (2024).
66. Hellmann, A. R., Wiśniewski, P., Śledziński, M., et al. The European Thyroid Imaging and Reporting Data System as a Remedy for the Overdiagnosis and Overtreatment of Thyroid Cancer: Results from the EUROCRINE Surgical Registry. Cancers (Basel) 16(12), 2237 (2024).
67. Łukasiewicz, M., Zwara, A., Kowalski, J., Mika, A., & Hellmann, A. The Role of Lipid Metabolism Disorders in the Development of Thyroid Cancer. International Journal of Molecular Sciences 25(13), 7129 (2024).
68. Remiszewski, P., Topolewski, P., Łaski, D., & Drobińska, A. Outcomes of Liver Transplantation with Incidental Intrahepatic Cholangiocarcinoma—Own Experience and a Systematic Review. Journal of Clinical Medicine 13(15), 4303 (2024).
69. Łaski, D., Topolewski, P., Zadkowski, S., et al. Extremely Late Recurrence of Adult Granulosa Cell Tumor in the Retroperitoneal Space 27 Years After Surgery Manifesting as a Liver Tumor. Ginekologia Polska 95(7), 586-587 (2024).
70. Antoszewska, M., Spychalski, P., Kekonen, A., Viik, J., & Barańska-Rybak, W. Bioimpedance Sensor Array for Monitoring Chronic Wounds: Validation of Method Feasibility. International Wound Journal 21(8) (2024).
71. Wawrzyniak, R., Grešner, P., Lewicka, E., et al. Metabolomics Meets Clinics: A Multivariate Analysis of Plasma and Urine Metabolic Signatures in Pulmonary Arterial Hypertension. Journal of Proteome Research 23(8), 2795-2804 (2024).
72. Parente, A., Verhoeff, K., Wang, Y., et al. Robotic and Laparoscopic Adrenalectomy for Pheochromocytoma: An International Multicenter Study. European Urology Focus (2024).
73. Bernklev, L., Nilsen, J. A., Augestad, K. M., Holme, Ø., & Pilonis, N. D. Management of Non-Curative Endoscopic Resection of T1 Colon Cancer. Best Practice & Research Clinical Gastroenterology 68, 101891 (2024).
74. Klimkowski, R., Krzyżkowiak, J., Pilonis, N. D., et al. Endoscopic Resection of Residual Rectal Neoplasia After Definitive Chemoradiotherapy for Rectal Cancer. Best Practice & Research Clinical Gastroenterology 68, 101896 (2024).
75. Śniadecki, M., Guani, B., Jaworek, P., et al. Tertiary Prevention Strategies for Micrometastatic Lymph Node Cervical Cancer: A Systematic Review and a Prototype of an Adapted Model of Care. Critical Reviews in Oncology/Hematology 197, 104329 (2024).
76. Kamiński, M. F., Budnicka, A., Przybysz, A., & Pilonis, N. D. Traditional Septotomy or Z-POEM for Zenker’s Diverticulum. Best Practice & Research Clinical Gastroenterology 71, 101943 (2024).
77. Szymański, M., Wilczyński, M., Pakiet, A., et al. Effect of Primary Versus Revisional One Anastomosis Gastric Bypass (OAGB) on Fatty Acid Profile. Obesity Surgery 34(1), 77-85 (2024).
78. Słonimska, P., Sachadyn, P., Zieliński, J., et al. Chemotherapy-Mediated Complications of Wound Healing: An Understudied Side Effect. Advances in Wound Care (New Rochelle) 13(4), 187-199 (2024).
79. Babińska, A., Hellmann, A., Skowronek, F., et al. Unveiling the Enigma of Primary Angiosarcoma of the Adrenal Gland: A Rare and Aggressive Malignancy. Polish Archives of Internal Medicine 134(4), 16687 (2024).
80. Bzoma, B., Dębska-Ślizień, A., Rościńska, P., et al. The Prevalence of Prostate Cancer in Organ Donors with Increased Prostate-Specific Antigen. Transplantation Proceedings 56(4), 763-766 (2024).
81. Konopa, J., Komorowska-Jagielska, K., Łaski, D., et al. Kidney Transplant Loss Due to May-Thurner Syndrome: Case Report and Review of the Literature. Transplantation Proceedings 56(4), 972-975 (2024).
82. Szymański, M., Wilczyński, M., Pakiet, A., et al. Effect of Primary Versus Revisional One Anastomosis Gastric Bypass (OAGB) on Fatty Acid Profile. Obesity Surgery 34(1), 77-85 (2024).
83. Słonimska, P., Sachadyn, P., Zieliński, J., et al. Chemotherapy-Mediated Complications of Wound Healing: An Understudied Side Effect. Advances in Wound Care (New Rochelle) 13(4), 187-199 (2024).
84. Babińska, A., Hellmann, A., Skowronek, F., et al. Unveiling the Enigma of Primary Angiosarcoma of the Adrenal Gland: A Rare and Aggressive Malignancy. Polish Archives of Internal Medicine 134(4), 16687 (2024).
85. Bzoma, B., Dębska-Ślizień, A., Rościńska, P., et al. The Prevalence of Prostate Cancer in Organ Donors with Increased Prostate-Specific Antigen. Transplantation Proceedings 56(4), 763-766 (2024).
86. Konopa, J., Komorowska-Jagielska, K., Łaski, D., et al. Kidney Transplant Loss Due to May-Thurner Syndrome: Case Report and Review of the Literature. Transplantation Proceedings 56(4), 972-975 (2024).
87. Dowgiałło-Gornowicz, N., Lech, P., Katkowski, B., et al. Risk Factors for Bariatric Surgery in Patients Over 65 Years of Age—A Multicenter Retrospective Cohort Study. Langenbeck’s Archives of Surgery 409(1), 115 (2024).
88. Wójcik, M., Juhas, U., Mohammadi, E., et al. Loss of Y in Regulatory T Lymphocytes in the Tumor Microenvironment of Primary Colorectal Cancers and Liver Metastases. Scientific Reports 14(1), 9458 (2024).
89. Patel, A., Tan, J., Lambert, J., et al. Perioperative Outcomes of Utilizing Infrahepatic Inferior Vena Cava Clamping and Pringle Maneuver During Hepatectomy: A Meta-Analysis. Langenbeck’s Archives of Surgery 409(1), 160 (2024).
90. Hellmann, A. R., Wiśniewski, P., Śledziński, M., et al. The European Thyroid Imaging and Reporting Data System as a Remedy for the Overdiagnosis and Overtreatment of Thyroid Cancer: Results from the EUROCRINE Surgical Registry. Cancers (Basel) 16(12), 2237 (2024).
91. Łukasiewicz, M., Zwara, A., Kowalski, J., Mika, A., & Hellmann, A. The Role of Lipid Metabolism Disorders in the Development of Thyroid Cancer. International Journal of Molecular Sciences 25(13), 7129 (2024).
92. Remiszewski, P., Topolewski, P., Łaski, D., & Drobińska, A. Outcomes of Liver Transplantation with Incidental Intrahepatic Cholangiocarcinoma—Own Experience and a Systematic Review. Journal of Clinical Medicine 13(15), 4303 (2024).
93. Łaski, D., Topolewski, P., Zadkowski, S., et al. Extremely Late Recurrence of Adult Granulosa Cell Tumor in the Retroperitoneal Space 27 Years After Surgery Manifesting as a Liver Tumor. Ginekologia Polska 95(7), 586-587 (2024).
94. Antoszewska, M., Spychalski, P., Kekonen, A., Viik, J., & Barańska-Rybak, W. Bioimpedance Sensor Array for Monitoring Chronic Wounds: Validation of Method Feasibility. International Wound Journal 21(8) (2024).
95. Wawrzyniak, R., Grešner, P., Lewicka, E., et al. Metabolomics Meets Clinics: A Multivariate Analysis of Plasma and Urine Metabolic Signatures in Pulmonary Arterial Hypertension. Journal of Proteome Research 23(8), 2795-2804 (2024).
96. Parente, A., Verhoeff, K., Wang, Y., et al. Robotic and Laparoscopic Adrenalectomy for Pheochromocytoma: An International Multicenter Study. European Urology Focus (2024).
97. Bernklev, L., Nilsen, J. A., Augestad, K. M., Holme, Ø., & Pilonis, N. D. Management of Non-Curative Endoscopic Resection of T1 Colon Cancer. Best Practice & Research Clinical Gastroenterology 68, 101891 (2024).
98. Klimkowski, R., Krzyżkowiak, J., Pilonis, N. D., et al. Endoscopic Resection of Residual Rectal Neoplasia After Definitive Chemoradiotherapy for Rectal Cancer. Best Practice & Research Clinical Gastroenterology 68, 101896 (2024).
KONTAKT

Mail piotr.spychalski@gumed.edu.pl

Mail malgorzata.bagnucka@gumed.edu.pl

Mail michal.bystram@gumed.edu.pl
Klinika Chirurgii Ogólnej, Endokrynologicznej i Transplantacyjnej
Gdański Uniwersytet Medyczny
ul. Mariana Smoluchowskiego 17
80-214 Gdańsk
Numer telefonu 58 349 30 10 (sekretariat Kliniki)